8 жовтня 2020 року, 13:47
Терапія конвалесцентною (або ж реконвалесцентною) плазмою – те саме лікування. «Convalescent» — з англійської — той, хто одужав. На перший погляд, схема проста: плазму беруть в людини, що вже одужала, і вводять її пацієнту, імунна система якого не в змозі самостійно боротись з вірусом. Антитіла з крові донора нейтралізують антигени в тілі хворого (так працює пасивний імунітет). Стан пацієнта покращується.
Нейтралізуючі антитіла грають головну роль в боротьбі з інфекцією. Ефективність лікування залежить саме від концентрації цих антитіл в плазмі. Антитіла нейтралізують вірус шляхом зв’язування зі спеціальними білками на його поверхні (див. Схема 1), через це він не може потрапити всередину клітини, а отже не може там розмножуватись і руйнувати її.
Автор Килимчук Єлізавета
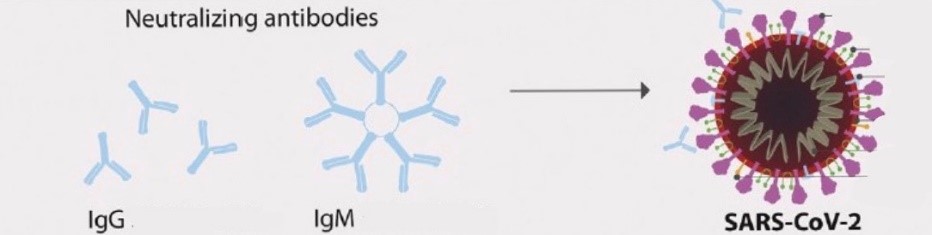
Нейтралізація віруса SARS-CoV-2 антитілами
У плазмі донора, окрім нейтралізуючих вірус антитіл, містяться інші білки, які протидіють запаленню, сприяють згортанню крові та діють як імуномодулятори (протизапальні цитокіни, фактори згортання, природні антитіла, дефензини, імуноглобуліни G і M тощо).
Конвалесцентна плазма – це потенційно безпечний метод лікування вірусної інфекції, враховуючи відсутність інших варіантів терапії. Саме тому її використовують як противірусний засіб для боротьби з COVID-19.
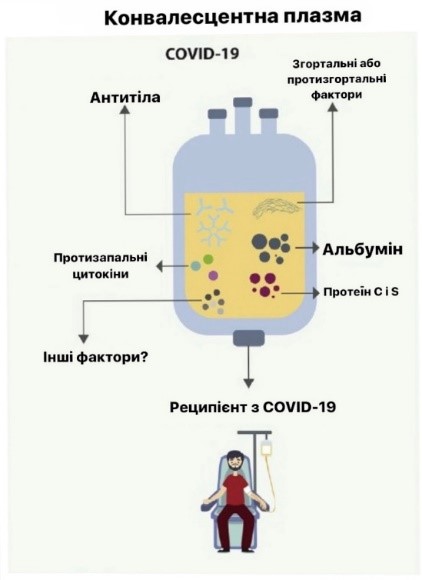
Отримання плазми реципієнтом
Варто зазначити, що віруси, які атакують наше тіло – це внутрішньоклітинні паразити. Більшість часу вони існують всередині клітин, чим викликають їхню загибель (або змінюють їхню функцію). Це стає причиною симптомів інфекції. Антитіла – це білкові сполуки. Вони не можуть потрапити до клітини і нейтралізувати вірус. Для цього вірусу потрібно покинути клітину. Він це робить лише після того, як розмножився і готовий атакувати інші клітини. Тобто антитіла донора стають ліками виключно за збігу обставин, коли вірус не знаходиться в клітині, та ще й натрапив на антитіла.
Попри не до кінця зрозумілі механізми дії, терапія конвалесцентною плазмою – це далеко не новітня технологія. Навіть 100 років тому, коли світ охопила пандемія «іспанського грипу», вже були спроби вводити хворим цільну кров тих людей, які вже одужали. ВООЗ рекомендувала введення цільної крові або плазми як емпіричне лікування під час декількох спалахів вірусних інфекцій та епідемій, таких як близькосхідний коронавірусний респіраторний синдром в 2015 році, геморагічні лихоманки, викликані вірусом Еболи в 2014 та вірусом людського грипу-А в 2009, а також вірусом пташиного грипу-А.
За той час, поки COVID-19 є причиною пандемії, вже багато вчених зі всього світу здійснювали численні експериментальні клінічні дослідження, щоб довести чи спростувати дієвість терапії конвалесцентною плазмою.
Прикладом є дослідження датоване серпнем 2020 року, у якому брали участь хворі на COVID-19 пацієнти з Houston Methodist hospitals. Після введення конвалесцентної плазми у 19 з них (76%) стан покращився впродовж 14 днів, 11 з них було виписано. Результати вражають, враховуючи той факт, що пацієнти брали участь у лікуванні лише за умови, що їхній стан є дуже серйозним та загрожує життю. Ще низку досліджень було проведено у Китаї та Південній Кореї. Вони також показують покращення у критичних пацієнтів після трансфузії конвалесцентної плазми. Клінічне дослідження, у якому брали участь 189 пацієнтів з COVID-19 у важкому стані, також показує позитивні результати такої терапії. Стан пацієнтів, яким вводили плазму, значно покращився, їх раніше виписали з лікарні, порівняно із контрольною групою, яким її не вводили.
Існують також дослідження окремих випадків терапії конвалесцентною плазмою у критичних хворих, що, як правило пов’язані з ускладненнями хронічного характеру. Наприклад, таким є випадок шестирічної дівчинки, ускладнений апластичною анемією з панцитопенією (стан, за якого клітини крові дівчинки не утворюються в таких кількостях, в яких потрібно організму). На початку її лікування від COVID-19 проводилася противірусна терапія з імуномодуляторами, яка не дала жодних результатів. Вірус було виведено з організму лише після трансфузії конвалесцентної плазми. До того ж, не спостерігалось жодних побічних ефектів лікування.
Проте, варто згадати, що безпека використання конвалесцентної плазми для лікування COVID-19 досі повністю не доведена. Переливання плазми від донорів може бути пов’язане з побічними ефектами, такими як, наприклад, перенавантаження серцево-судинної системи, інфікування збудниками трансмісивних захворювань, алергіями, лихоманкою. Але навіть попри це, результати 5 тисяч пацієнтів у важкому стані, яким було здійснено переливання конвалесцентної плазми, згодом показали мінімальну кількість серйозних ускладнень (менш ніж 1%) та зниження рівня смертності.
З настанням пандемії COVID-19 Управління продовольства і медикаментів США якнайшвидше розробило механізми поширення терапії конвалесцентною плазмою для важкохворих. Завдяки державній підтримці станом на 11 липня 2020 року вже 34 тисячам пацієнтів було введено конвалесцентну плазму без ознак побічних ефектів. Система реєстрації донорів та реципієнтів автоматизована та знаходиться у вільному доступі за посиланням: https://www.uscovidplasma.org . Ця система допомагає у донації конвалесцентної плазми та отриманні її реципієнтами на усій території Сполучених Штатів. Її робота полягає в забезпеченні пацієнтів з серйозною або небезпечною для життя інфекцією, спричиненою COVID-19, доступом до донорської конвалесцентної плазми поза клінічними випробуваннями, оскільки відсутні ефективні варіанти альтернативної терапії.
Під час плазмоферезу плазму відділяють від клітинних компонентів, які потім повертають донору. Цю процедуру здійснюють для того аби отримати плазму з підвищеною концентрацією антитіл від донора. Після донації за наявності необхідного обладнання бажано здійснити інактивацію патогенів у плазмі, щоб знизити ризик зараження інфекційними захворюваннями, які передаються через переливання крові, та попередити можливе суперінфікування SARS-CoV-2. Також плазму перевіряють на наявність антитіл. Якщо вони є, людині потрібно здати аналізи ІФА, ІХЛА й ПЛР, які порівнюються між собою на наявність інших вірусних інфекцій. Якщо інфекцій немає, плазму відправляють на карантин на два місяці. Через два місяці ще раз запрошують людину, щоб знову взяти аналізи ІФА, ІХЛА й ПЛР для того, аби виключити можливість зараження реципієнта на ВІЛ, якщо, наприклад, донор здав кров у перший день зараження і знаходився на той час у «серологічному вікні». Плазму якомога швидше заморожують при температурі -20°C або нижче і зберігають у такому стані до переливання. Важливо гарантувати, що групи крові донора та реципієнта є сумісними. Переливання плазми від щонайменше двох донорів може бути більш терапевтично дієвим, адже отримуючи різні антитіла, імунна система може забезпечити ефективніший захист. Перша доза, яку можуть отримати пацієнти, становить 200 мл, наступні дози залежать від тяжкості захворювання чи толерантності до вливань.
При цьому реципієнтами конвалесцентної плазми можуть бути лише ті пацієнти, у яких було документально підтверджено COVID-19, стан яких важкий і загрожує життю (внаслідок дихальної недостатності, поліорганної недостатності або септичного шоку). Реципієнти обов’язково підписують інформовану згоду, де зазначають, що усвідомлюють свою участь у клінічних дослідженнях.
В Україні конвалесцентну плазму беруть у донорів під егідою компанії «Біофарма», що спеціалізується на виробництві препаратів із плазми крові. Вона стала членом Міжнародного альянсу, до якого входять багато провідних фармацевтичних компаній зі всього світу. Умови такі: всі учасники безоплатно отримують напрацювання, зроблені в рамках альянсу, — матеріали, ноу-хау та клінічні дослідження в тому числі. Робота альянсу ведеться за двома експериментальними продуктами, отриманими з крові пацієнтів, які перехворіли на COVID-19, — конвалесцентною плазмою та гіперімунним імуноглобуліном, які містять антитіла до COVID-19. Альянс зібрав 30 тисяч літрів конвалесцентної плазми та вже виробив препарат, який починають випробовувати в 60 клінічних лікарнях двадцяти країн світу на 500 пацієнтах. «Біофарма» як учасник (отже, і Україна) отримає результат цього дослідження.
В українських плазмоцентрах є автоматичне обладнання, яке робить імуноферментний (ІФА) і ПЛР аналізи на 4 основні інфекції: сифіліс, гепатити В і С, ВІЛ і антитіла до COVID-19 [15]. Таким чином було протестовано 32 тисячі осіб та зібрано 350 літрів плазми людей, які перехворіли на коронавірус.
На сайті «Біофарми» та на сторінці у Фейсбук є телефон гарячої лінії, де всіх охочих проконсультують. Звернутися можна в плазмоцентри в Сумах, Харкові, Дніпрі, Черкасах, Києві, Шостці та Конотопі. Крім того, було запущено низку партнерських проєктів із комунальними станціями — в Житомирі, Ужгороді, Хмельницькому та Вінниці.
Місце, де у Києві ти можеш здати плазму - вул.Свистюка, 2а (бізнес центр «Лівобережний», 8 поверх, донорів там приймають з вівторка по суботу з 8:00 до 14:40, тел. +380674667675).
Людина може здати плазму двічі на місяць — від 600 до 800 мілілітрів. Для лікування однієї людини з тяжкою формою COVID-19 потрібно 5 донацій. Бути донором плазми може майже кожен (детальніше про це за посиланням https://biopharma.ua/ua-covid-19/#covid-forms та за телефоном гарячої лінії: 0800 600 003). Навіть якщо у тебе немає антитіл до COVID-19, ти можеш здати плазму і стати дивом для когось. Можливо, це твій шанс врятувати життя?
Список використаних джерел:
- Manuel Rojasa, Yhojan Rodrígueza, Diana M. Monsalvea, Yeny Acosta-Ampudiaa. Convalescent plasma in Covid-19: Possible mechanisms of action
-
- Arabi, H. Balkhy, A.H. Hajeer, A. Bouchama, F.G. Hayden, A. Al-Omari, et al. Feasibility, safety, clinical, and laboratory effects of convalescent plasma therapy for patients with Middle East respiratory syndrome coronavirus infection: a study protocol Springerplus, 4 (2015), p. 709, 10.1186/s40064-015-1490-9.
- World Health Organization Use of convalescent whole blood or plasma collected from patients recovered from Ebola virus disease for transfusion, as an empirical treatment during outbreaks: interim guidance for national health authorities and blood transfusion services.
- I.F.N. Hung, K.K.W. To, C.-K. Lee, C.-K. Lee, K. Chan, W.-W. Yan, et al. Convalescent plasma treatment reduced mortality in patients with severe pandemic influenza a (H1N1) 2009 virus infection. Clin Infect Dis, 52 (2011), pp. 447-456, 10.1093/cid/ciq106.
- J.P. Leider, P.A.R. Brunker, P.M. Ness. Convalescent transfusion for pandemic influenza: preparing blood banks for a new plasma product? Transfusion, 50 (2010), pp. 1384-1398, 10.1111/j.1537-2995.2010.02590.x.
- J.D. Roback, J. Guarner. Convalescent plasma to treat COVID-19: possibilities and challenges. JAMA, 323 (2020), pp. 1561-1562, 10.1001/jama.2020.4940.
- Eric Salazar, Katherine K. Perez, Madiha Ashraf, Jian Chen, Brian Castillo, Paul A. Christensen, at al. Treatment of COVID-19 Patients with Convalescent Plasma. The American Journal of Pathology, 2020; DOI: 10.1016/j.ajpath.2020.05.014.
-
- Shen, Z. Wang, F. Zhao, Y. Yang, J. Li, J. Yuan, et al. Treatment of 5 critically ill patients with COVID-19 with convalescent plasma. JAMA, 323 (2020), pp. 1582-1589, 10.1001/jama.2020.4783.
-
- Duan, B. Liu, C. Li, H. Zhang, T. Yu, J. Qu, et al. Effectiveness of convalescent plasma therapy in severe COVID-19 patients. Proc Natl Acad Sci U S A, 117 (2020), p. 9490, 10.1073/pnas.2004168117.
- J.Y. Ahn, Y. Sohn, S.H. Lee, Y. Cho, J.H. Hyun, Y.J. Baek, et al. Use of convalescent plasma therapy in two COVID-19 patients with acute respiratory distress syndrome in Korea. J Korean Med Sci, 35 (2020), 10.3346/jkms.2020.35.e149.
- Hassan Abolghasemi, PeymanEshghi, Abdol MajidCheraghali. Clinical efficacy of convalescent plasma for treatment of COVID-19 infections: Results of a multicenter clinical study.
- Magdalena Figlerowicz, Anna Mania, Karol Lubarski, Zuzanna Lewandowska, Wojciech Służewski. First case of convalescent plasma transfusion in a child with COVID-19-associated severe aplastic anemia.
-
- Joyner, R.S. Wright, D. Fairweather, J. Senefeld, K. Bruno, S. Klassen, et al. Early safety indicators of COVID-19 convalescent plasma in 5,000 patients. MedRxiv Prepr Serv Heal Sci (2020), 10.1101/2020.05.12.20099879.
- The American Journal of Pathology. Treatment of Coronavirus Disease 2019 Patients with Convalescent Plasma Reveals a Signal of Significantly Decreased Mortality.
- Eric Salazar, Katherine K. Perez, Madiha Ashraf, Jian Chen, Brian Castillo, et al. Treatment of COVID-19 Patients with Convalescent Plasma. The American Journal of Pathology, 2020; DOI: 10.1016/j.ajpath.2020.05.014.
- D.M. Harmening. Modern blood banking & transfusion practices (seventh ed.), F A DAVIS (2018).
- zn.ua Президент «Біофарми» Костянтин Єфименко: «Навіть застосування стандартного імуноглобуліну без специфічних до ковід антитіл збільшує шанси на одужання в рази»